[no_toc]
新人, プログラム, 回復期|2021.09.11|最終更新日:2022.03.12|記事は理学療法士が監修・執筆しています
前回は足関節・足部の機能障害について述べさせて頂きました。
また、Part1から4にかけて術式(アプローチ)の特徴、画像所見、理学療法評価(機能障害)について執筆させて頂きました。下記の画像はこれまでの問題点の要約となっています。
今回はこれらの問題点の改善に向けた理学療法アプローチの話をさせて頂きたいと思います。
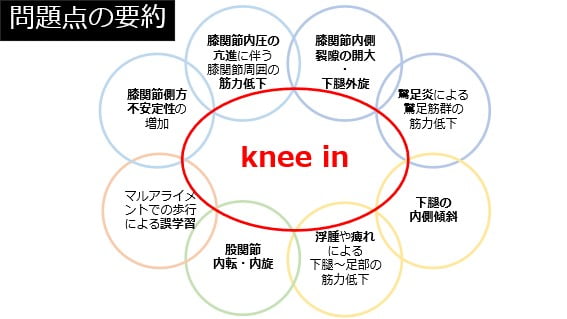
理学療法アプローチ

まずは疼痛・可動域制限に対し、アイシング、弾性包帯、ストレッチ・モビライゼーション、ROM運動を実施しました。左LR~MStでのknee inに対して股関節・膝関節・足関節の筋力増強運動、起立練習、step練習、段差昇降練習を実施しました。歩行練習は左w/s(ウェイトシフト)誘導、股関節伸展・外旋補助しながら実施しました。また、内側縦アーチ保持低下に対してアーチサポートやknee in抑制に対して膝サポーターも併用しました。
歩行経過
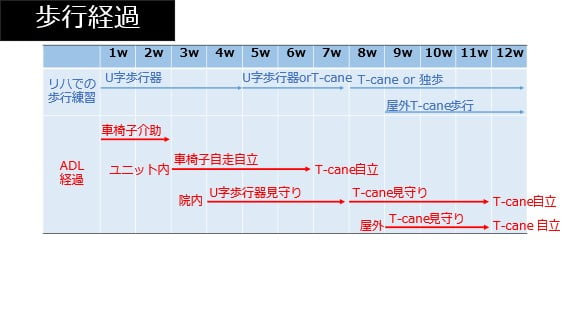
入院時の歩行動作(左MSt)では以下の歩容を認めました。
①右骨盤挙上 角度:3.1°
②左股関節内転 角度:7.1°
③knee in(膝外反) 角度:171.6°
④膝屈曲位支持 角度163.3°
※角度はImageJにて測定。
膝屈曲・外反の増強から機能的脚長差を認め、左下肢は補高を実施しました。
前述した理学療法アプローチにより退院時の歩行動作(左MSt)では以下のように改善を認めました。
①右骨盤挙上 角度:2.3°
②左股関節内転 角度:5.9°
③knee in(膝外反) 角度:174.2°
④膝屈曲位支持 角度170.2°
※角度はImageJにて測定。
まとめ
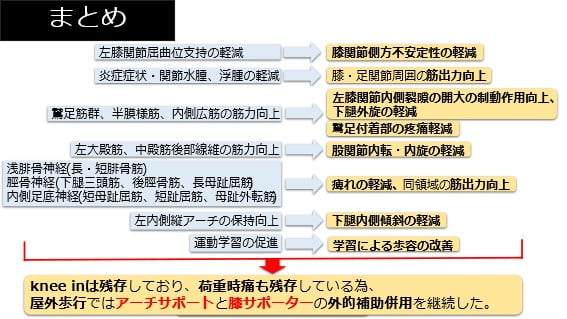
以上のように身体機能の改善がみられ、ADLも向上しました(FIM運動項目:70点→86点)。
しかし、反省点もあり、初期は炎症症状、循環不全、痺れが生じており、疼痛緩和に主眼を置きました。しかし、膝関節内腫脹の改善に長時間を要し、関節機能改善への取り組みに遅れが生じました。それに伴い、股関節後外側筋、足関節外側筋の筋力改善、下肢アライメントの改善は不十分な状態にとどまり、歩行パターンならびにパフォーマンスの改善は不十分となりました。また、膝関節屈曲可動域制限は残存しており、跨ぎ動作などADL場面での影響を払拭しきれませんでした。
この長い期間、TKA術後の症例を担当させて頂いた経験からの学び・悩み・疑問について執筆させて頂きました。今回の経験を活かし、今後は迅速かつ正確に評価・アセスメント・治療を行うことができるように臨床経験を積み重ねていきたいと思います。
関連する記事
✅前回の記事はこちら
✅ピックアップ記事はこちら
あなたにおすすめの記事
この記事は理学療法士が執筆・監修しています。






























